BD Pompa strzykawkowa Alaris™ PK Plus MK4 Instrukcja obsługi
- Typ
- Instrukcja obsługi

Pompa strzykawkowa
Alaris™ PK Plus
MK4
Model: 8005TIG03
Instrukcja obsługi
pl

BDDF00641 Wydanie1
1/56
Pompa strzykawkowa Alaris™ PK Plus
Spis treści
Strona
Wprowadzenie ............................................................................................2
Informacje o instrukcji .....................................................................................3
Opis techniki TCI ..........................................................................................4
Tworzenie zestawu danych ................................................................................7
Charakterystyka pompy ...................................................................................8
Elementy sterujące i wskaźniki ............................................................................9
Definicje symboli .........................................................................................10
Charakterystyka ekranu głównego ........................................................................11
Środki ostrożności w czasie obsługi pompy ...............................................................13
Rozpoczynanie pracy .....................................................................................16
Zakładanie strzykawki ....................................................................................18
Uruchomienie pompy ....................................................................................21
Funkcje podstawowe .....................................................................................24
Czynności podczas użytkowania ..........................................................................26
Alarmy i ostrzeżenia ......................................................................................28
Komunikaty ..............................................................................................32
Opcje konfigurowane ....................................................................................33
Parametry urządzenia ....................................................................................38
Obsługiwane strzykawki .................................................................................41
Powiązane produkty .....................................................................................42
Kompatybilne linie infuzyjne .............................................................................43
Konserwacja .............................................................................................46
Wartości graniczne ciśnienia okluzji ......................................................................48
IrDA, RS232 oraz Nurse Call (Przywołanie pielęgniarki) .....................................................49
Krzywe trąbkowe i krzywe rozruchowe ...................................................................51
Profile w trybie TCI (Target-Controlled Infusion, infuzja sterowana stężeniem docelowym) ..................52
Produkty i części zamienne ...............................................................................55
Historia dokumentu ......................................................................................55
Skontaktuj się z nami .....................................................................................56

BDDF00641 Wydanie1
2/56
Pompa strzykawkowa Alaris™ PK Plus
Wprowadzenie
Wprowadzenie
Niniejsza instrukcja obsługi odnosi się do pompy strzykawkowej Alaris™ PK Plus MK4.
w
Wersję MK4 pompy można rozpoznać dzięki oznaczeniu MK4
na etykiecie z tyłu obudowy (patrz ilustracja po prawej) lub
weryfikacji wersji oprogramowania (3.4.x lub nowsza) podczas
uruchamiania.
Pompa strzykawkowa Alaris PK Plus (w dalszej części nazywana „pompą”) jest urządzeniem przeznaczonym do dożylnego podawania
leków anestetycznych. Oprogramowanie wbudowane w pompę zostało zainstalowane z trzema farmakokinetycznymi modelami
prognozowania podaży leku oraz czterema trybami pracy:
1. Wlew ciągły (ml/h).
2. Całkowite znieczulenie dożylne (TIVA, Total Intravenous Infusion).
– W trybie tym możliwy jest wybór wymaganej szybkości infuzji oraz podawanie żądanych bolusów.
3. Całkowite znieczulenie dożylne (TIVA) z trybem programowania infuzji prognozowanym stężeniem docelowym
(TCI, Target-Controlled Infusion).
– W trybie tym możliwy jest wybór wymaganej szybkości infuzji oraz podawanie żądanych bolusów. W celu oszacowania
stężenia leku w osoczu oraz w miejscu oddziaływania leku stosowany jest model farmakokinetyczny.
4. TCI Mode (tryb TCI)
• Infuzja sterowana docelowym stężeniem leku w osoczu (TCI).
– W trybie tym wybiera się wartość żądanego (docelowego) stężenia leku w osoczu i — przy użyciu modelu
farmakokinetycznego — oblicza wartości szybkości wlewu niezbędne do uzyskania danego stężenia. Wykres zależności
przewidywanego stężenia leku w osoczu oraz w miejscu oddziaływania leku od czasu prezentowany jest na ekranie
wyświetlacza graficznego.
• Infuzja sterowana docelowym stężeniem leku w miejscu jego oddziaływania (TCI).
– W trybie tym wybiera się wartość żądanego docelowego stężenia leku w jego miejscu oddziaływania i oblicza wartości szybkości
wlewu niezbędne do uzyskania danego stężenia przy użyciu modelu farmakokinetycznego. Wykres zależności przewidywanego
stężenia leku w miejscu jego oddziaływania oraz w osoczu od czasu prezentowany jest na ekranie wyświetlacza graficznego.
Pompa strzykawkowa Alaris PK Plus wyposażona jest w łatwy w obsłudze interfejs, na którym wyświetlane są wartości szybkości infuzji,
całkowitej dawki podanego leku oraz przewidywanych wartości stężenia leku w osoczu i w miejscu jego oddziaływania, umożliwiając
dostosowanie tych parametrów do odpowiednich zaleceń lekarskich dotyczących danego leku stosowanych w poszczególnych krajach.
Przeznaczenie
Pompa strzykawkowa Alaris PK Plus jest przeznaczona do użytku przez personel medyczny w celu kontroli prędkości i objętości wlewu.
Warunki użytkowania
Pompa strzykawkowa Alaris PK Plus może być stosowana wyłącznie przez lekarza biegłego w obsłudze automatycznych pomp
strzykawkowych i cewników dożylnych po ich wprowadzeniu.
Stosowanie pompy strzykawkowej Alaris PK Plus nie zmniejsza odpowiedzialności anestezjologa związanej z podawaniem leków. Jest istotne, aby
osoby obsługujące pompę strzykawkową Alaris PK Plus były zaznajomione z dokumentacją dotyczącą stosowanego modelu oraz informacjami
o podawanych lekach, w tym prędkościami wlewu i ograniczeniami dawkowania. Pomimo znajomości interakcji farmakokinetycznych i
farmakodynamicznych między środkami anestetycznymi, nie są one brane pod uwagę w obliczeniach stężeń wosoczu i miejscu działania.
Użytkownik powinien zostać odpowiednio przeszkolony w obsłudze pompy, a następnie przestrzegać wszystkich zaleceń zawartych
winstrukcji użytkownika.
W szczególności użytkownik musi mieć świadomość, że uruchamianie pompy w trybie programowania wlewu z prognozowanym
stężeniem docelowym (ang. Target- Controlled Infusion, TCI) powoduje automatyczne podanie uprzednio wyliczonego bolusa leku,
anastępnie rozpoczęcie wlewu w celu osiągnięcia wybranego stężenia docelowego. Wstępne wyliczenia parametrów są wyświetlane
na ekranie przed rozpoczęciem infuzji. W związku z tym istotne jest, aby użytkownik upewnił się, że charakterystyka pacjenta i wybrana
prędkość wlewu bądź docelowe stężenie są zgodne z informacją recepturową odnoszącą się do jego kraju.
Firma BD zweryfikowała dokładność matematycznego modelu obliczania parametrów wlewu, jak również dokładność działania pompy.
Dane techniczne i parametry dokładności podawania płynów zostały przedstawione w części „Profile trybu TCI”.
Do podawania poszczególnych leków przeznaczone są różne modele pomp. Każdy z nich jest wyposażony w zestaw standardowych
parametrów farmakokinetycznych wybieranych przez użytkownika i używanych przez wbudowany w pompie strzykawkowej
Alaris PK Plus model trójkompartmentowy (w przypadku gdy stosowanie danego leku w trybie TCI zostało zatwierdzone).
Zgodnie z przepisem lekarskim jedynym zalecanym preparatem propofolu, który może być stosowany w trybie TCI, jest Diprivan
produkowany przez firmę ASTRA-ZENECA. Do obliczania prędkości wlewu i stężeń Diprivanu w osoczu oraz w miejscu oddziaływania
służy dostępny w pompie model Marsha.
Gdy w trybie TCI stosowany jest Remifentanil i Sufentanil, do obliczania żądanych prędkości wlewów stosowane są modele Minto i Geptsa.

BDDF00641 Wydanie1
3/56
Pompa strzykawkowa Alaris™ PK Plus
Informacje o instrukcji
w
Firma BD nie gwarantuje zachowania dokładności działania urządzenia w przypadku stosowania strzykawek
innych producentów, zgodnie z informacjami podanymi w tabeli „Obsługiwane strzykawki”. Producenci mogą bez
uprzedzenia zmieniać dane techniczne strzykawek istotne dla działania systemu.
Wskazania do stosowania
Pompa strzykawkowa Alaris PK Plus jest urządzeniem przeznaczonym do podawania leków anestetycznych.
Przeciwwskazania
Przeciwwskazania do stosowania pomp strzykawkowych Alaris PK Plus są następujące:
• podawanie leków drogą dojelitową;
• podawanie leków drogą zewnątrzoponową.
Informacje o instrukcji
Przed rozpoczęciem stosowania pompy strzykawkowej Alaris PK Plus należy się dokładnie zapoznać z jej opisem podanym w niniejszej
Instrukcji obsługi.
Na wszystkich rysunkach wykorzystanych w niniejszej Instrukcji obsługi przedstawiono typowe ustawienia i wartości, które można
stosować przy ustawianiu parametrów funkcji pompy. Te ustawienia i wartości podano jedynie dla celów ilustracji. W podanych
przypadkach minimalna szybkość infuzji odnosi się do nominalnej wartości 1,0 ml/h, natomiast wartość pośrednia odnosi się do
nominalnej wartości 5,0 ml/h. W sekcji Dane techniczne podany jest całkowity zakres szybkości infuzji, jej ustawień oraz wartości.
w
Niniejszą instrukcję należy zachować, tak aby korzystanie z niej było możliwe przez cały okres eksploatacji pompy.
Należy upewnić się, że używane są wyłącznie najnowsze wersje instrukcji obsługi i podręczników obsługi technicznej
produktów firmy BD. Odnośniki do tych dokumentów można znaleźć na stronie bd.com. Papierowe kopie instrukcji
obsługi można uzyskać bezpłatnie, kontaktując się z lokalnym przedstawicielem firmy BD. Szacowany czas przesyłki
zostanie podany po złożeniu zamówienia.
Konwencje stosowane w tej instrukcji
POGRUBIENIE Używane w odniesieniu do wyświetlanych nazw, poleceń oprogramowania, elementów sterujących
iwskaźników wymienianych w tej instrukcji, np. wskaźnika akumulatora, przycisku WYPEŁNIJ czy WŁ./WYŁ..
„Cudzysłowy” Używane do wskazania odnośników do innych rozdziałów w tej instrukcji.
Kursywa Używana do wskazywania innych dokumentów lub instrukcji, ale także do położenia nacisku.
w
Uwaga: Obok tego symbolu można znaleźć ważne informacje. Zawierają one wskazówki, na które trzeba
zwrócić uwagę podczas obsługi pompy.

BDDF00641 Wydanie1
4/56
Pompa strzykawkowa Alaris™ PK Plus
Opis techniki TCI
Opis techniki TCI
Zależności reakcji na wielkość dawki podawanego leku można podzielić na trzy rodzaje: zależność pomiędzy zastosowaną dawką
astężeniem leku w osoczu (faza farmakokinetyczna), zależność pomiędzy stężeniem leku w narządzie, na który dany lek oddziaływuje,
a efektem klinicznym (faza farmakodynamiczna) oraz zależność pomiędzy właściwościami farmakokinetycznymi i dynamicznymi leku.
Podawanie określonej dawki leku ma na celu przede wszystkim uzyskanie pożądanego efektu klinicznego, dla którego niezbędne jest
odpowiednie stężenie terapeutyczne leku w miejscu jego oddziaływania (receptorze).
ROZDZIAŁ
DAWKAWYDALANIE
METABOLIZM
STĘŻENIE W OSOCZU
STĘŻENIE W BIOFAZIE
INTERAKCJA Z RECEPTOREM LEKU
DZIAŁANIE
Rycina 1. Schemat procesów farmakokinetycznych i dynamicznych określających zależność pomiędzy wielkością podanej dawki leku a jej
wpływem na intensywność oddziaływania danego leku. Farmakokinetyczne czynniki, takie jak rozdział, metabolizm i/lub wydalanie leku
określają zależność pomiędzy wielkością dawki a stężeniem leku w osoczu i w miejscu jego oddziaływania (biofazie). W biofazie dany lek
wchodzi w reakcję z jego receptorem, dając efekt farmakologiczny.
1
Do niedawna dożylne leki znieczulające stosowane do indukcji oraz utrzymywania anestezji wprowadzane były ręcznie lub przy użyciu
prostych pomp infuzyjnych (parametry infuzji obliczane były przez anestezjologa na podstawie masy ciała pacjenta). Wewnętrzne
pomiary stężenia leku są niemożliwe, a określanie przewidywanych wartości stężenia za pomocą sum funkcji wykładniczych wymaga
stosowania rozbudowanych systemów komputerowych. Dzięki postępom w technologii komputerowej, które umożliwiły określanie
przewidywanych wewnątrzustrojowych wartości stężenia leku, w latach osiemdziesiątych oraz wczesnych latach dziewięćdziesiątych
ubiegłego stulecia (na podstawie pionierskich prac Kruger-Thiemera
2
oraz Schwildena i wsp.
3
) opracowano metodę infuzyjną TCI.
Reakcje farmakokinetyczne w przypadku większości leków znieczulających można opisać matematycznie za pomocą następującego
typowego modelu trójkompartmentowego: kompartment centralny (V1), kompartment o dużym stopniu ukrwienia (V2) oraz
kompartment o słabym stopniu ukrwienia (V3). Transfer leku pomiędzy poszczególnymi kompartmentami (rozdział) opisywany jest
za pomocą stałych szybkości (k
12
, k
21
, k
31
i k
13
) lub klirensów. Metabolizm leku określany jest przy użyciu stałej szybkości k
10
(Rycina 2).
Stosowanie technik TCI służy obliczaniu za pomocą modelowania farmakokinetycznego szybkości infuzji niezbędnych do uzyskania
pożądanego stężenia leku w osoczu. Oznacza to, że użytkownik określa nie tyle szybkość infuzji, co — na podstawie oceny klinicznej
— docelowe stężenie leku. Jeśli stężeniem docelowym jest stężenie leku w kompartmencie osocza, ta odmiana techniki TCI nazywana
jest techniką TCI w systemie otwartej pętli z docelowym stężeniem leku w osoczu. Jeśli stężeniem docelowym jest stężenie leku
wkompartmencie jego oddziaływania, ta odmiana techniki TCI nazywana jest techniką TCI w systemie otwartej pętli z docelowym
stężeniem leku w miejscu jego oddziaływania.
cl2
k
12
k
21
k
31
k
10
k
13
Klirens cl1
Podanie leku
V2
Kompartment
tkankowy
Kompartment
tkankowy
Kompartment
centralny
V1 V3
cl3
Rycina 2. Schemat modelu trójkompartmentowego stosowanego w infuzjach sterowanych stężeniem docelowym.
W przypadku leków znieczulających miejscem oddziaływania leku (czyli biofazą) nie jest osocze
4
, lecz mózg, w którym bezpośredni pomiar
stężenia leku jest niemożliwy. Jeszcze na początku lat dziewięćdziesiątych ubiegłego stulecia uważano, że równowaga pomiędzy układem
krwionośnym a mózgiem osiągana jest praktycznie natychmiastowo. Dlatego pierwotne systemy TCI opierały się na obliczeniach docelowego
stężenia leku w osoczu. W przypadku wielu leków opisano związek pomiędzy stężeniem leku w osoczu a jego efektem klinicznym (zazwyczaj
przy użyciu współczynników Cp50 oraz Cp95, czyli wartości stężenia leku niezbędnych do uzyskania konkretnego efektu klinicznego u
odpowiednio 50% i 95% pacjentów). Jeden z przykładów można znaleźć w publikacji Ausems i wsp.
5
W latach dziewięćdziesiątych zaczęto stopniowo zwracać uwagę na fakt, że po zmianie stężenia leku w osoczu następuje opóźnienie
czasowe w osiąganiu równowagi pomiędzy stężeniem leku w osoczu a jego stężeniem w miejscu oddziaływania. Efekt kliniczny zmienia się
równolegle do wartości stężenia leku w miejscu jego oddziaływania, w związku z czym w przypadku większości leków szybkość transferu
leku do i z miejsca jego oddziaływania można scharakteryzować poprzez upływ czasu od momentu, w którym lek zaczyna oddziaływać
klinicznie
6,7
. Oznacza to, że efekt oddziaływania leku można odnosić do wartości jego stężenia, czyli możliwa jest ocena ilościowa. Stężenie
leku w miejscu docelowym nazywane jest stężeniem w miejscu oddziaływania leku, a odpowiedni kompartment
8
(patrz Rycina 3) nazywany
jest kompartmentem oddziaływania leku. Ponieważ rzeczywista ilość leku, która dociera do mózgu, jest bardzo mała, można założyć,
że kompartment oddziaływania leku nie ma żadnej objętości, a stałą szybkości k
1e
można pominąć; do obliczenia szybkości osiągania
równowagi między stężeniem leku w kompartmencie osocza i w kompartmencie oddziaływania można więc zastosować stałą szybkości k
eo
.

BDDF00641 Wydanie1
5/56
Pompa strzykawkowa Alaris™ PK Plus
Opis techniki TCI
Znajomość stałej szybkości k
eo
dla różnych rodzajów leków umożliwia stosowanie techniki z docelowym stężeniem w miejscu oddziaływania
leku. Przy stosowaniu techniki TCI z docelowym stężeniem leku w miejscu jego oddziaływania w systemie TCI najpierw obliczany jest profil
stężenia leku w osoczu niezbędny do uzyskania docelowego stężenia w miejscu jego oddziaływania w możliwie najkrótszym czasie, a następnie
obliczane są szybkości infuzji potrzebne do uzyskania danego profilu stężenia leku w osoczu (Rycina 3). Porównanie wartości stężenia leku w
miejscu jego oddziaływania do stężenia danego leku w osoczu powoduje generowanie większej dawki indukcyjnej, po której następuje przerwa
w infuzji w celu osiągnięcia równowagi między stężeniem leku w osoczu i w miejscu jego oddziaływania.
cl2
k
12
k
21
k
31
k
10
k
eo
k
13
Klirens cl1
Podanie leku
Kompartment
oddziaływania
cl3
V2
Kompartment
tkankowy
Kompartment
tkankowy
Kompartment
centralny
V1 V3
Rycina 3. Schemat zależności pomiędzy stężeniem leku a jego oddziaływaniem.
TCI umożliwia optymalną kontrolę znieczulenia pod warunkiem, że opracowano dokładny model oraz opis wszystkich trzech elementów
wymienionych powyżej. Po pierwsze, model wykorzystywany do sterowania pompą musi działać w dokładny sposób (modele
stosowane w pompie strzykawkowej Alaris PK Plus zostały odpowiednio zwalidowane i zatwierdzone). Po drugie, zestaw parametrów
farmakokinetycznych danego leku zastosowany w modelu komputerowym powinien być właściwie dobrany do parametrów
farmakokinetycznych pacjenta (należy pamiętać, że modele opisane w literaturze oparte są na danych populacyjnych i odnoszą się
do przeciętnego pacjenta, natomiast nie uwzględnia się w nich międzyosobniczej zmienności parametrów farmakokinetycznych). Po
trzecie, właściwości farmakodynamiczne podawanego leku powinny być dobrze znane, aby odpowiednio dostosować stężenie leku w
osoczu oraz w miejscu jego oddziaływania w celu uzyskania pożądanego efektu klinicznego; w przypadku stosowania większości leków
anestetycznych występuje międzyosobnicza zmienność parametrów farmakodynamicznych, w związku zczym znajomość ogólnych
danych farmakodynamicznych dotyczących populacji powinna być połączona ze ścisłą obserwacją pacjenta w celu ustalenia jego
indywidualnej wrażliwości na dany lek i — w razie potrzeby — odpowiedniego dostosowania szybkości.
Uwaga: Parametry poszczególnych modeli podane są w sekcji „Opis techniki TCI” niniejszej Instrukcji, a także wyświetlane bezpośrednio
na ekranie interfejsu pompy podczas wyboru określonych leków za pomocą przycisku informacyjnego. Wulotkach informacyjnych
o leku należy sprawdzać, czy w przypadku danego leku w danym kraju tryb TCI jest dozwoloną techniką infuzyjną.
Literatura:
1. Danhof M: Does variability explain (all) variability in drug effects ?, Topics in pharmaceutical science. Edited by Breimer DD, Crommelin DJA, Midha KK. Noordwijk, Amsterdam
Med. Press BV, 1989, pp 573-586
2. Kruger-Theimer E: Continuous intravenous infusion and multicompartment accumulation. Eur J Pharmacol 1968; 4: 317–324
3. Schwilden H: A general method for calculating the dosage scheme in linear pharmacokinetics. Eur J Clin Pharmacol 1981; 20: 379–86
4. Shafer SL: Towards optimal intravenous dosing strategies. Seminars in Anesthesia 1993; 12: 222–234
5. Ausems ME, Hug CC, Jr., Stanski DR, Burm AG: Plasma concentrations of alfentanil required to supplement nitrous oxide anesthesia for general surgery. Anesthesiology
1986; 65: 362–73
6. Schnider TW, Minto CF, Stanski DR: The effect compartment concept in pharmacodynamic modelling. Anaesthetic Pharmacology Review 1994; 2: 204–213
7. Shafer SL: Principles of pharmacokinetics and pharmacodynamics., Principles and practice of anesthesiology. 2nd Edition. Edited by Longnecker DE, Tinker JH, Morgan GE.
New York, Mosby-Year Book, 1998, pp 1159- 1210
8. Shafer SL, Gregg KM: Algorithms to rapidly achieve and maintain stable drug concentrations at the site of drug effect with a computer-controlled infusion pump. J
Pharmacokinet Biopharm 1992; 20: 147–69
Środki ostrożności przy stosowaniu techniki TCI
Podczas pierwszej infuzji parametry modeli farmakokinetycznych i farmakodynamicznych w pompie strzykawkowej Alaris PK Plus
są wyzerowane. Oznacza to, że jeśli z jakichkolwiek powodów w trakcie zabiegu chirurgicznego nastąpi wyłączenie pompy, wszystkie
bieżące dane modeli farmakokinetycznych i farmakodynamicznych zostaną utracone. Należy zatem pamiętać, że wyłączanie i włączanie
pompy oraz ponowne rozpoczynanie infuzji w sytuacji, gdy w organizmie pacjenta znajdują się resztkowe ilości leku, mogą powodować
nadmierną infuzję; w takim przypadku nie zaleca się ponownego uruchamiania trybu TCI pompy.

BDDF00641 Wydanie1
6/56
Pompa strzykawkowa Alaris™ PK Plus
Opis techniki TCI
Modele farmakokinetyczne w pompie strzykawkowej Alaris PK Plus i ich parametry
Lek: Diprivan Model: Marsh (z uwzględnieniem wagi pacjenta)
Limit wieku: od 16 lat wzwyż
Jednostka stężenia w osoczu: µg/ml
Maks. stężenie w osoczu: 15 µg/ml
Vc = 0,228 x masa (litry x kg
-1
)
k
10
= 0,119 min
-1
k
12
= 0,112 min
-1
k
13
= 0,0419 min
-1
k
21
= 0,055 min
-1
k
31
= 0,0033 min
-1
k
eo
= 0,26 min
-1
Odniesienie z literatury: Marsh i in.: Brit J Anaesth 1991, 67, 41-48
Lek: Remifentanil Model: Minto
Limit wieku: od 12 lat wzwyż
Jednostka stężenia w osoczu: ng/ml
Maks. stężenie w osoczu: 20 ng/ml
Vc = 5,1 - 0,0201 x (wiek - 40) + 0,072 x (LBM - 55)
V2 = 9,82 - 0,0811 x (wiek - 40) + 0,108 x (LBM - 55)
V3 = 5,42
cl1 = 2,6 - 0,0162 x (wiek - 40) + 0,0191 x (LBM - 55)
cl2 = 2,05 - 0,0301 x (wiek - 40)
cl3 = 0,076 - 0,00113 x (wiek - 40)
k
10
= cl1 / Vc
k
12
= cl2 / Vc
k
13
= cl3 / Vc
k
21
= cl2 / V2
k
31
= cl3 / V3
k
eo
= 0,595 - 0,007 x (wiek - 40)
Odniesienie z literatury: Minto i in.: Anesthesiology 1997, 86, 10 - 33
Lek: Sufentanil Model: Gepts (bez uwzględnienia wagi pacjenta)
Limit wieku: od 12 lat wzwyż
Jednostka stężenia w osoczu: ng/ml
Maks. stężenie w osoczu: 2 ng/ml
Vc = 14,3 l
k
10
= 0,0645 min
-1
k
12
= 0,1086 min
-1
k
13
= 0,0229 min
-1
k
21
= 0,0245 min
-1
k
31
= 0,0013 min
-1
Odniesienie z literatury: Gepts i in.: Anesthesiology 1995, 83, 1194-1204
Dodatkowo:
Stałą k
eo
obliczono przy czasie osiągnięcia stężenia odpowiadającego maksymalnemu efektowi wynoszącym 5,6 min (k
eo
= 0,17559 min
-1
)
(odniesienie: Shafer et al Anesthesiology. 1991 Jan;74(1):53-63)

BDDF00641 Wydanie1
7/56
Pompa strzykawkowa Alaris™ PK Plus
Tworzenie zestawu danych
Tworzenie zestawu danych
W celu pełnego wykorzystania pompy strzykawkowej Alaris PK Plus należy opracować, przejrzeć, zatwierdzić, zwolnić, przesłać
izweryfikować zestaw danych według następującego procesu. Więcej informacji oraz środki ostrożności w czasie obsługi można znaleźć
w Instrukcji obsługi oprogramowania Alaris PK Editor (1000CH00016).
1. Utwórz listy główne (przy użyciu oprogramowania Alaris PK Editor)
• Leki główne* Lista nazw leków i stężeń standardowych. Możne je stosować w trybie
TIVA lub w trybie TCI, jeżeli mają powiązany model farmakokinetyczny/
farmakodynamiczny.
• Biblioteka strzykawek pompy Alaris PK Konfiguracja strzykawek, których można używać.
2. Utwórz profil (przy użyciu oprogramowania Alaris PK Editor)
• Profile leków* Leki i stężenia dla tego profilu z wartościami domyślnymi, limitami
minimalnymi i maksymalnymi, wartościami docelowymi i poziomem okluzji.
• Konfiguracja pompy** Ustawienia konfiguracyjne i podstawowe opcje pompy
3. Przejrzyj, zatwierdź i dopuść (przy użyciu oprogramowania Alaris PK Editor)
• Przejrzyj i zatwierdź Należy wydrukować, przejrzeć i podpisać pełny raport Data Set Report
(Raport zestawu danych), jako dowód zatwierdzenia przez upoważnioną osobę
zgodnie z protokołem szpitalnym. Podpisany wydruk należy przechowywać
wbezpiecznym miejscu w celu wykorzystania podczas procedury weryfikacji.
• Dopuść Należy zmienić status pozycji Data Set (Zestaw danych) na Released
(Zwolniony) (wymagane jest hasło).
4. Prześlij zestaw danych do pompy strzykawkowej Alaris PK Plus (przy użyciu aplikacji Transfer Tool oprogramowania Alaris PK
Editor)
5. Sprawdź przesłanie zestawu danych
• Pierwsza lub pojedyncza weryfikacja pompy Po zakończeniu przesyłania na pompie strzykawkowej Alaris PK Plus wyświetlana
jest liczba cyklicznej kontroli nadmiarowej (CRC, Cyclic Redundancy Check) zapisu.
Pobierz zestaw danych z pompy za pomocą aplikacji Verification Tool pompy
Alaris PK.
Porównaj pobrany zestaw danych z zatwierdzonym podpisanym wydrukiem
zestawu danych. Osoba sprawdzająca powinna podpisać wydruk i zapisać na
nim również liczbę CRC jako zapis.
• Kolejna weryfikacja pompy Po kolejnych przesłaniach zestawu danych należy porównać liczbę CRC na
pompie z liczbą CRC zapisaną po pierwszej weryfikacji pompy.
6. Włącz pompę i sprawdź, czy na powitalnym ekranie uruchamiania wyświetlana jest poprawna nazwa i wersja zestawu danych.
Pompa jest gotowa do użytku.
w
* Parametry leków muszą być zgodne z lokalnymi przepisami prawa i zaleceniami lekarskimi.
Przesyłanie zestawu danych powinno być przeprowadzane tylko przez wykwalifikowany personel techniczny.
** Patrz ważna uwaga w części Opcje konfigurowane.

BDDF00641 Wydanie1
8/56
Pompa strzykawkowa Alaris™ PK Plus
Charakterystyka pompy
Charakterystyka pompy
Widoczny sygnalizator
alarmowy
Dźwignia
zwalniająca dla MDI
Półka na przyciski
strzałek i przyciski
programowe
Chwytaki tłoka
wyporowego
Ekran
Blokada strzykawki
WŁ./WYŁ.
START
WSTRZYMAJ
WYPEŁNIJ/BOLUS
WYCISZ
CIŚNIENIE
OPCJA
Wieszak zestawu
infuzyjnego
Uchwyty
na palce
Wieszak zestawu
infuzyjnego
Dźwignia zwalniająca
krzywki
obrotowej
Uchwyt do
przenoszenia
Port komunikacyjny
na podczerwień
Złącze RS232 Składany zacisk do stojaka
na płyny infuzyjne
Przyłącze
wyrównywania
potencjałów (PE)
Tabliczka znamionowa (wyjaśnienie zastosowanych
symboli można znaleźć pod hasłem Określenia symboli)
Obrotowa krzywka
do blokowania na
poziomych szynach
prostokątnych
Interfejs urządzeń medycznych
(ang. MDI, Medical Device Interface)

BDDF00641 Wydanie1
9/56
Pompa strzykawkowa Alaris™ PK Plus
Elementy sterujące i wskaźniki
Elementy sterujące i wskaźniki
Elementy sterujące:
Symbol Opis
a
Przycisk WŁ./WYŁ. — naciśnij jeden raz w celu włączenia pompy. Naciśnij i przytrzymaj wciśnięty przez
3 sekundy w celu wyłączenia pompy.
Uwaga: Pompę można wyłączyć tylko podczas określonych etapów pracy. Więcej informacji
można znaleźć w sekcji „Kolejność wyłączania” w części „Opcje konfigurowane”.
Uwaga: Zdarzenia związane z brakiem zasilania (w tym przypadki odłączenia zasilania pompy lub
nagłej utraty zasilania) są odnotowywane w rejestrach.
b
START — naciśnij w celu rozpoczęcia wlewu. Podczas infuzji będzie migać zielona dioda LED.
h
WSTRZYMAJ — naciśnij w celu wstrzymania wlewu. Po zatrzymaniu wlewu zaświeci się bursztynowa
dioda LED.
R
WYCISZ — wycisza alarm na 2 minuty. Aby ponownie włączyć dźwięk alarmu, należy nacisnąć przycisk
WYCISZ drugi raz.
Uwaga: Tylko alarm Uwaga:
– Oprogramowanie Alaris PK Editor umożliwia skonfigurowanie funkcji wyciszania alarmu na dwie
minuty.
– Gdy nie występuje alarm, należy nacisnąć i przytrzymać przycisk aż do usłyszenia czterech
krótkich sygnałów dźwiękowych, co umożliwi wyciszenie alarmów na 60minut.
i
WYPEŁNIJ/BOLUS — naciśnij, aby uzyskać dostęp do przycisków WYPEŁNIJ lub BOLUS. Aby uruchomić
funkcję, naciśnij i przytrzymaj przycisk programowy.
WYPEŁNIJ linię infuzyjną w trakcie przygotowań.
• Praca pompy została czasowo wstrzymana
• Linia infuzyjna nie jest podłączona do pacjenta
• Objętość wprowadzona (VI) nie jest dodawana
BOLUS – płyn lub lek został podany z większą szybkością.
• Pompa prowadzi infuzję
• Linia infuzyjna podłączona do pacjenta
• VI została dodana
d
OPCJA — naciśnij, aby uzyskać dostęp do funkcji dodatkowych (patrz Funkcje podstawowe).
e
CIŚNIENIE — służy do wyświetlania ciśnienia pompowania i progu alarmowego.
f
PODWÓJNE STRZAŁKI — strzałka podwójna lub pojedyncza do szybszego/wolniejszego zwiększania
lub zmniejszania wartości pokazywanych na ekranie.
g
PRZYCISKI PUSTE — stosuje się je w powiązaniu z podpowiedziami programowymi, pojawiającymi się
na ekranie.
Wskaźniki:
Symbol Opis
j
AKUMULATOR — podświetlenie tego symbolu oznacza, że pracująca pompa jest zasilana z
akumulatora wewnętrznego. Miganie symbolu świadczy o niskim stanie naładowania akumulatora,
co oznacza, że urządzenie może jeszcze pracować przez najwyżej 30 minut.
S
ZASILANIE 220 V — podświetlenie tego symbolu oznacza, że pompa jest podłączona do źródła prądu
przemiennego, a akumulator wewnętrzny jest ładowany.

BDDF00641 Wydanie1
10/56
Pompa strzykawkowa Alaris™ PK Plus
Definicje symboli
Definicje symboli
Symbole użyte na naklejkach:
Symbol Opis
Zapoznaj się z dołączoną dokumentacją.
x
Przyłącze wyrównywania potencjałów (PE).
y
Złącze RS232 / Przywoływanie pielęgniarki
l
Element wchodzący w kontakt z ciałem pacjenta typu CF, zabezpieczony przed działaniem defibrylacji
(klasyfikacja wg stopnia zabezpieczenia przed porażeniem elektrycznym)
IP32
Zabezpieczenie przed bezpośrednimi rozpryskami wody pod kątem maks. 15° i przed wnikaniem cząstek stałych
o wielkości powyżej 2,5mm.
Uwaga: Stopień bezpieczeństwa IP33 występuje tylko w przypadku zastosowania uchwytu przewodu
zasilania prądem przemiennym (nr kat. 1000SP01294).
r
Prąd przemienny
Urządzenie jest zgodne z wymogami dyrektywy Rady 93/42/EWG zmienionej przez Dyrektywę 2007/47/WE.
T
Data produkcji
t
Producent
U
Nie wyrzucać z odpadami komunalnymi.
W
Parametry bezpieczników
+40°C
0°C
Zakres temperatury podczas pracy – pompa może pracować w temperaturze od 0 do 40°C.

BDDF00641 Wydanie1
11/56
Pompa strzykawkowa Alaris™ PK Plus
Charakterystyka ekranu głównego
Charakterystyka ekranu głównego
TIVA Mode (Tryb TIVA)
Status pompy
Nazwa leku oraz jego stężenie
Informacja o ciśnieniu
Szybkość przepływu
idawkowania
Podana dawka
iobjętość
Czynności podczas
użytkowania
TCI Mode (Tryb TCI)
CONFIRM TIME
Status pompy
Nazwa leku oraz
jego stężenie
Stężenie
w osoczu
Docelowe stężenie
wosoczu
Początkowa
szybkość indukcji
Początkowa szybkość
podawania dawki
podtrzymującej
Zatrzymać przed
Konserwacja
Indukcja
Czas trwania
Czas indukcji
Początkowa
dawka indukcji
Początkowa
objętość indukcji
Tryb TCI — ekran informacyjny MORE (Więcej)
Wybór przycisku MORE (Więcej) spowoduje wyświetlenie następujących informacji dodatkowych:
BMI 21.6
Parametry pacjenta Czas do zakończenia infuzji
przy bieżącej szybkości
Podana objętość
idawka
Czas, który
upłynął
Nazwa leku i model
Czas obniżenia
stężenia
Stężenie obniżone
Naciśnij przycisk BACK (Wstecz), aby powrócić do ekranu TCI. Ekran TCI zostanie wyświetlony automatycznie po około 20 sekundach.

BDDF00641 Wydanie1
12/56
Pompa strzykawkowa Alaris™ PK Plus
Charakterystyka ekranu głównego
Ikony ekranowe
Symbol Opis
l
Ikona POZOSTAŁEGO CZASU — określa czas do wymiany strzykawki.
N
Ikona AKUMULATORA – wskazuje poziom naładowania akumulatora w celu zasygnalizowania konieczności
jego naładowania lub ponownego podłączenia do źródła zasilania prądem przemiennym.
Uwaga: Istnieje możliwość włączenia/wyłączenia funkcji za pomocą programu Alaris® Editor.
C
Dawka indukcyjna (symbol wyświetlany na ekranie potwierdzenia protokołu)
D
Czas trwania indukcji (symbol wyświetlany na ekranie potwierdzenia protokołu)
E
Czas trwania bolusa „wolne ręce” (symbol wyświetlany na ekranie konfiguracji bolusa)
F
Szybkość podaży dawki podtrzymującej (symbol wyświetlany na ekranie potwierdzenia protokołu)
LIMIT MIĘKKI — wskazuje, że pompa pracuje z szybkością wyższą (strzałki skierowane w górę) lub niższą (strzałki
skierowane w dół) od wartości limitu miękkiego. (Liczba strzałek różni się w zależności od długości nazwy leku.)
OSTRZEŻENIE DOTYCZĄCE LIMITU — wskazuje, że wprowadzone ustawienie jest niższe lub przekracza
limit miękki bądź wprowadzone ustawienie nie jest dozwolone, gdyż przekracza limit twardy.
TRYB OBNIŻANIA — status infuzji, wskazujący że wartość stężenia docelowego jest mniejsza od stężenia bieżącego.

BDDF00641 Wydanie1
13/56
Pompa strzykawkowa Alaris™ PK Plus
Środki ostrożności w czasie obsługi pompy
Środki ostrożności w czasie obsługi pompy
Strzykawki jednorazowe i linie infuzyjne
m
• Pompa strzykawkowa Alaris PK Plus została przystosowana do pracy ze strzykawkami jednorazowego
użytku. Wcelu zapewnienia jak najbardziej prawidłowego i dokładnego funkcjonowania urządzenia
należy stosować wyłącznie trzyczęściowe strzykawki typu Luer wymienione na pompie oraz w niniejszej
instrukcji. Stosowanie innych strzykawek lub linii infuzyjnych może wpłynąć ujemnie na pracę pompy i na
dokładność wykonania wlewu.
n
• Niekontrolowany przepływ lub syfonowanie może wynikać z nieprawidłowego umieszczenia strzykawki
w pompie lub z wyjęcia strzykawki z pompy przed uprzednim prawidłowym odłączeniem linii infuzyjnej
od pacjenta. Odłączenie może polegać na zamknięciu zaworu na linii pacjenta lub na zamknięciu zacisku
zatrzymującego przepływ.
o
• Zamocuj linię infuzyjną do pompy przy pomocy zaczepu znajdującego się z tyłu pompy. Zapewnia to
zabezpieczenie przed przypadkowym wyrwaniem strzykawki z pompy.
• W przypadku połączenia kilku urządzeń i/lub aparatów z liniami infuzyjnymi i innymi liniami, np. za
pośrednictwem zaworu trójdrożnego, wydajność pompy może ulec pogorszeniu i należy dokładniej
nadzorować jej działanie.
• Zawsze należy założyć zacisk lub w inny sposób odizolować linię pacjenta przed zdjęciem zacisku lub
usunięciem strzykawki z pompy. Nieprzestrzeganie tego może spowodować niezamierzone podanie.
Mocowanie pompy
• Wprzypadku gdy u pacjenta stosowanych jest więcej pomp niż jedna, pompy zawierające leki o wysokim
ryzyku i o krytycznym znaczeniu należy ustawić możliwie najbliżej poziomu serca pacjenta w celu
uniknięcia ryzyka wystąpienia różnic w przepływie czy syfonowania.
• Podniesienie pompy w trakcie infuzji może doprowadzić do powstania bolusa płynu infuzyjnego, natomiast
opuszczenie pompy podczas infuzji może spowodować opóźnienie infuzji (niedostateczną infuzję).
I
• Nie montować pompy w ustawieniu pionowym ze strzykawką skierowaną ku górze, gdyż może to
doprowadzić do infuzji powietrza, które może znajdować się w strzykawce. Aby zabezpieczyć się przed
wprowadzeniem powietrza podczas infuzji, osoba obsługująca pompę powinna regularnie sprawdzać
przebieg prowadzenia wlewu, strzykawkę, linię infuzyjną oraz podłączenie pacjenta, a także wykonać
czynności wstępne, opisane w niniejszej instrukcji.
Środowisko pracy
• Docelowe środowiska pracy obejmują oddziały intensywnej opieki medycznej i sale operacyjne. Pompa
może być używana w karetkach. Należy upewnić się, że została prawidłowo podłączona za pomocą
dostarczonego zacisku do stojaka. W przypadku użytkowania w karetce konstrukcja pompy jest odporna
na drgania i jazdę po wyboistej drodze, zgodnie z wymaganiami normy EN1789. Jeśli pompa zostanie
upuszczona lub narażona na działanie silnych wstrząsów fizycznych, należy jak najszybciej przekazać ją
wykwalifikowanemu personelowi serwisu w celu sprawdzenia. Pompy można używać, gdy temperatura
otoczenia mieści się w zakresie podanym w rozdziale „Parametry urządzenia” oraz na tabliczce na pompie.
• Zaleca się szczególną ostrożność w przypadku konieczności stosowania pompy infuzyjnej razem
zinnymi akcesoriami wymagającymi dostępu naczyniowego. Zmiany ciśnienia w miejscowym układzie
naczyniowym wywołane przez tego typu pompy mogą utrudniać podawanie leku lub płynów. Zazwyczaj
pompy takie stosuje się podczas dializ, w krążeniu zewnątrzustrojowym oraz w trakcie stosowania
urządzeń wspomagających pracę serca.
• Pompa jest przeznaczona do użytku w warunkach szpitalnych i klinicznych innych niż budynki mieszkalne
z dostępem do jednofazowego zasilania prądem przemiennym.
• Pompa ta nie jest przeznaczona do stosowania w obecności mieszanin palnych środków anestetycznych
zpowietrzem, tlenem lub podtlenkiem azotu.
Ciśnienie robocze
• Jest to pompa nadciśnieniowa, zaprojektowana w taki sposób, aby dzięki automatycznej kompensacji
oporów w systemie infuzyjnym uzyskać wysoką dokładność podawania płynów.
• System alarmowy ciśnienia infuzji nie służy zabezpieczeniu pacjenta przed powikłaniami żylnymi, które
mogą wystąpić, ani ich eliminacji.

BDDF00641 Wydanie1
14/56
Pompa strzykawkowa Alaris™ PK Plus
Środki ostrożności w czasie obsługi pompy
Stany alarmowe
J
• Istnieje kilka stanów alarmowych wykrywanych przez pompę, które powodują zatrzymanie wlewu i
uruchomienie alarmu wizualnego i dźwiękowego. Osoba obsługująca urządzenie musi regularnie kontrolować
przebieg infuzji, aby mieć pewność, że przebiega ona prawidłowo i żadne alarmy nie są aktywne.
• Ustawienia dźwięku alarmu zostają zachowane w przypadku utraty zasilania, jednak niektóre awarie systemu
powodują skasowanie ustawień alarmów. Nowe ustawienia dźwięku alarmu zostaną zapisane po wyłączeniu
trybu technicznego, gdy została dokonana zmiana. Wprzypadku przeprowadzenia zimnego startu ustawienia
zostaną utracone, natomiast powinny zostać zapisane w przypadku awarii niewymagających zimnego startu.
Niebezpieczeństwa
• Korzystanie z pompy w obecności palnych środków anestetycznych grozi wybuchem. Należy zachować
ostrożność i umieszczać pompę z dala od wszelkich potencjalnych źródeł takiego zagrożenia.
A
• Niebezpieczne napięcie: zagrożenie porażeniem prądem elektrycznym występuje w razie otwarcia lub zdjęcia
obudowy pompy. Wszelkie czynności serwisowe należy powierzać autoryzowanemu punktowi serwisowemu.
• Przy podłączeniu do zewnętrznego źródła zasilania należy używać przewodów trójżyłowych (faza, zero
i uziemienie). W razie podejrzenia uszkodzenia zewnętrznego przewodu uziemiającego pompa może
pracować tylko na zasilaniu akumulatorowym.
V
• Nie należy otwierać osłony zabezpieczającej złącza RS232/układu przywołania pielęgniarki, gdy nie
są stosowane. Podczas podłączania złącza RS232/układu przywołania pielęgniarki należy przestrzegać
środków ostrożności związanych z zakłóceniami elektrostatycznymi (ESD). Dotykanie styków złącza
może być powodem niesprawności zabezpieczenia przed ESD. Zaleca się, aby wszystkie czynności były
wykonywane przez odpowiednio wyszkolony personel.
L
• Jeżeli pompa upadnie, zostanie zamoczona, narażona na zalanie, działanie wilgoci, wysoką temperaturę
lub istnieją podejrzenia, że jest uszkodzona, należy wycofać ją z eksploatacji w celu dokonania kontroli
przez wykwalifikowany personel serwisu. Wmiarę możliwości urządzenie należy transportować lub
przechowywać w oryginalnym opakowaniu oraz przestrzegać zakresów temperatur, wilgotności i
ciśnienia określonych w rozdziale „Parametry urządzenia” oraz na opakowaniu zewnętrznym.
• Wbudowane oprogramowanie pompy zawiera limity i parametry konfiguracyjne pompy. Wykwalifikowany
personel musi zapewnić prawidłowość limitów, zgodność leków i dokładność każdej pompy, jako części
całkowitej infuzji. Możliwe zagrożenia obejmują interakcje leków, nieodpowiednie szybkości podawania
ialarmy dotyczące ciśnienia.
• Ostrzeżenie: Zabrania się wprowadzania jakichkolwiek zmian w konstrukcji pomp strzykawkowych Alaris.
Wyjątek stanowią sytuacje, gdy takie działanie zostało wyraźnie zlecone i zatwierdzone przez firmę BD.
Jakiekolwiek użycie pomp strzykawkowych Alaris, które zostały zmienione lub zmodyfikowane w inny sposób
niż poprzez ścisłe zastosowanie wskazań firmy BD, odbywa się wyłącznie na własne ryzyko, a firma BD nie
udziela żadnej gwarancji ani potwierdzenia dla jakiejkolwiek pompy strzykawkowej Alaris zmodyfikowanej
lub zmienionej w taki sposób. Gwarancja na produkt udzielana przez firmę BD nie obejmuje przypadków
uszkodzenia, przedwczesnego zużycia, awarii lub nieprawidłowego działania pompy strzykawkowej Alaris
zaistniałych wskutek niezatwierdzonych modyfikacji lub przeróbek opisywanego produktu.
• Wewszystkich pompach używanych na jednym oddziale należy ustawić takie same dźwięki alarmów,
aby nie doszło do pomyłki.

BDDF00641 Wydanie1
15/56
Pompa strzykawkowa Alaris™ PK Plus
Środki ostrożności w czasie obsługi pompy
Kompatybilność elektromagnetyczna i zakłócenia
M
• To urządzenie jest zabezpieczone przed wpływem zakłóceń zewnętrznych, w tym fal radiowych wysokiej
częstotliwości, działaniem pól magnetycznych oraz wyładowań elektrostatycznych (np. pochodzących od
elektrycznych narzędzi chirurgicznych do koagulacji i kauteryzacji, od dużych silników, radioodbiorników
przenośnych, telefonów komórkowych itp.) i zostało zaprojektowane z myślą o zapewnieniu
bezpieczeństwa, nawet w przypadku wystąpienia niedozwolonych poziomów zakłóceń.
•
Sprzęt do radioterapii: pompy nie należy używać w sąsiedztwie jakiegokolwiek sprzętu do radioterapii. Poziomy
promieniowania generowane przez sprzęt do radioterapii, taki jak akcelerator liniowy, mogą znacząco wpłynąć
na działanie pompy. Informacje na temat bezpiecznej odległości i innych wymagań zapobiegających można
znaleźć w zaleceniach producenta. Dodatkowych informacji udziela przedstawiciel handlowy firmy BD
.
MR
•
Obrazowanie metodą rezonansu magnetycznego (MRI): pompa zawiera materiały ferromagnetyczne,
które są podatne na zakłócenia pola magnetycznego, generowanego przez urządzenia do obrazowania
metodą rezonansu magnetycznego. Dlatego pompy nie uznaje się za kompatybilną z urządzeniami do
obrazowania metodą rezonansu magnetycznego. Jeżeli nie można uniknąć zastosowania pompy wobszarze
oddziaływania rezonansu magnetycznego, firma BD zaleca umieszczenie pompy w bezpiecznej odległości
od pola magnetycznego, poza obszarem określonym jako „tylko dla osób upoważnionych”, w celu ochrony
pompy przed zakłóceniami magnetycznymi lub zniekształceniem obrazu uzyskanego metodą rezonansu
magnetycznego. Ta bezpieczna odległość powinna zostać ustalona zgodnie z zaleceniami producenta
dotyczącymi zakłóceń elektromagnetycznych (EMI). Więcej informacji można znaleźć w podręczniku
Technical Service Manual (TSM). Po dalsze wskazówki można się również zwrócić do przedstawiciela
handlowego firmy BD.
• Akcesoria: z pompą nie należy używać żadnych niezalecanych akcesoriów. Pompa została przetestowana
i jest zgodna z odpowiednimi wymaganiami EMC tylko z zalecanymi akcesoriami. Użycie jakiegokolwiek
elementu, przetwornika lub przewodu innego niż wyszczególniony przez firmę BD może spowodować
wzrost promieniowania lub spadek odporności pompy.
• Pompa ta jest urządzeniem zaliczonym do grupy 1, klasy A zgodnie z normą CISPR 11 i podczas normalnego
stosowania wykorzystuje wysokie częstotliwości jedynie do swoich wewnętrznych funkcji. Wzwiązku z tym
poziom emisji fal radiowych pompy jest bardzo niski i istnieje małe prawdopodobieństwo zakłócania pracy
urządzeń elektronicznych w jej pobliżu. Pompa ta emituje jednak promieniowanie elektromagnetyczne
na określonym poziomie, mieszczącym się w granicach wyznaczonych przez normy IEC/EN60601-1-2 i
IEC/EN60601-2-24. Jeżeli pompa zakłóca działanie innych urządzeń, należy podjąć kroki mające na celu
zmniejszenie tych oddziaływań, na przykład poprzez zmianę położenia urządzeń.
K
• W pewnych okolicznościach wpływ na działanie pompy mogą mieć wyładowania elektrostatyczne w
powietrzu występujące przy napięciach na poziomie około lub powyżej 15 kV, bądź pola elektromagnetyczne
o częstotliwościach radiowych, o natężeniu około lub ponad 10 V/m. Jeżeli na działanie pompy mają wpływ
tego typu zewnętrzne zakłócenia, pozostanie ona w bezpiecznym trybie pracy; infuzja zostanie przerwana,
a użytkownik zostanie zaalarmowany przez kombinację sygnałów wizualnych i dźwiękowych. Wprzypadku
utrzymywania się jakiegokolwiek stanu alarmowego (nawet po interwencji użytkownika) zaleca się wymianę
pompy na inną iwycofanie jej z eksploatacji do czasu sprawdzenia przez wykwalifikowany personel serwisu.
(Więcej informacji zawiera podręcznik Technical Service Manual (tylko w jęz. angielskim)).

BDDF00641 Wydanie1
16/56
Pompa strzykawkowa Alaris™ PK Plus
Rozpoczynanie pracy
Rozpoczynanie pracy
Konfiguracja początkowa
w
Przed rozpoczęciem korzystania z pompy należy dokładnie zapoznać się z instrukcją obsługi.
1. Sprawdź, czy pompa jest kompletna, czy nie jest uszkodzona oraz czy wartość napięcia znamionowego podana na naklejce jest
zgodna z napięciem sieciowym.
2. Dostarczane elementy:
• Pompa strzykawkowa Alaris PK Plus
• Poradnik dla użytkownika na płycie CD (Instrukcja obsługi)
• Ulotka dotycząca elektronicznej instrukcji obsługi
• Sieciowy przewód zasilający (zgodnie z wymaganiami)
• Opakowanie ochronne
3. Przed użyciem urządzenia podłącz pompę do sieci prądu przemiennego na okres nie krótszy niż 2,5godziny, aby całkowicie naładować
akumulator wewnętrzny (upewnij się, że ikona S jest podświetlona).
Wybór języka
1. Przy pierwszym uruchomieniu pompa wyświetli ekran wyboru języka.
2. Za pomocą przycisków
f wybierz swój język z listy.
3. Naciśnij przycisk OK, aby potwierdzić wybór.
w
• W razie włączenia pompy bez jej podłączenia do źródła zasilania prądem przemiennym, urządzenie zacznie
działać automatycznie na zasilaniu z wewnętrznego akumulatora.
• W razie stwierdzenia nieprawidłowego działania pompy należy, o ile to możliwe, umieścić ją ponownie
w oryginalnym opakowaniu ochronnym i skontaktować się z wykwalifikowanym personelem serwisu w celu
sprawdzenia pompy.

BDDF00641 Wydanie1
17/56
Pompa strzykawkowa Alaris™ PK Plus
Rozpoczynanie pracy
w
Nie należy montować urządzenia tak, aby gniazdo zasilania prądem przemiennym lub strzykawka były skierowane
ku górze. Może to grozić porażeniem prądem elektrycznym w przypadku wylania się płynu na urządzenie lub
doprowadzić do wprowadzenia do układu naczyniowego pacjenta powietrza, które może znajdować się w strzykawce.
Instalowanie zacisku do stojaka na płyny infuzyjne
Zacisk do stojaka na płyny infuzyjne znajduje się na tylnej ściance;
zapewnia on pewne mocowanie do pionowych stojaków na płyny
infuzyjne o średnicy od 15 do 40 mm.
*
*
Zagłębienie
1. Pociągnij do siebie składany zacisk do stojaka na płyny infuzyjne i
odkręć go, aby zostawić wystarczającą ilość miejsca na stojak.
2. Umieść pompę na stojaku i dokręć śrubę, aż zacisk zostanie dokręcony
do stojaka.
w
Należy się upewnić, że zacisk na stojak jest zgięty i
znajduje się w zagłębieniu przed podłączeniem do
stacji dokującej/stacji roboczej* lub wówczas, gdy nie
jest stosowany.
Nigdy nie należy mocować pompy w taki sposób,
że statyw IV stanie się zbyt ciężki lub niestabilny.
w
Przed każdym użyciem należy sprawdzić, czy zaciski do stojaka:
• nie noszą widocznych oznak nadmiernego zużycia;
• w pozycji rozłożonej (przygotowane do montażu) nie wykazują zbyt dużego luzu.
Wprzypadku zaobserwowania któregokolwiek z wymienionych zjawisk pompę należy wycofać z użytku i przekazać
do kontroli wykwalifikowanemu personelowi serwisowemu.
Instalacja na stacji dokującej/stacji roboczej* lub na szynie medycznej na wyposażeniu
Obrotową krzywkę można przymocować do prostokątnej szyny na stacji dokującej/stacji roboczej* lub do szyny medycznej na
wyposażeniu oprzekroju 10 na 25 mm.
1. Wyrównaj obrotową krzywkę z tyłu pompy z prostokątną szyną stacji dokującej/stacji roboczej* lub szyną na wyposażeniu.
2. Trzymaj pompę poziomo i wciśnij mocno na szynę prostokątną lub szynę medyczną na wyposażeniu.
3. Po zamocowaniu pompy na szynie powinno być słyszalne charakterystyczne kliknięcie.
4. Sprawdź, czy pompa jest stabilnie zamocowana na swoim miejscu. Sprawdź, czy pompa jest zabezpieczona. Wtym celu ostrożnie
odciągnij ją od stacji dokującej/roboczej* bez naciskania dźwigni zwalniającej. Jeśli pompa została przymocowana prawidłowo,
odłączenie jej od stacji dokującej/roboczej* powinno być niemożliwe.
5. Aby zdjąć pompę, pchnij dźwignię zwalniającą i pociągnij pompę wzdłuż szyny ku przodowi.
Ostrzeżenie: Nieprawidłowo zamocowana pompa może spaść ze stacji dokującej/roboczej*, co grozi obrażeniami ciała
użytkownika i/lub pacjenta.
Szyna prostokątna
Obrotowa krzywka
Dźwignia zwalniająca (wciśnij, aby zwolnić)
*Stacja dokująca Alaris DS, stacja robocza Alaris Gateway.

BDDF00641 Wydanie1
18/56
Pompa strzykawkowa Alaris™ PK Plus
Zakładanie strzykawki
Zakładanie strzykawki
Przygotowanie strzykawki i linii infuzyjnej
Aby zmniejszyć potencjalne opóźnienia w rozpoczęciu infuzji, niedokładność podawania i opóźnienie generowania alarmu dotyczącego
okluzji przy każdym zakładaniu nowej strzykawki:
• należy stosować strzykawki o jak najmniejszym rozmiarze, na przykład przy podawaniu 9ml płynu należy użyć strzykawki
opojemności 10ml.
• w celu zmniejszenia opóźnienia rozpoczęcia infuzji należy skorzystać z opcji PURGE SYRINGE (Wypełnianie strzykawki) lub
PURGE (Wypełnij) w pompie – patrz część Uruchomienie pompy.
w
Ostrzeżenie: Należy użyć zgodnej strzykawki o jak najmniejszym rozmiarze umożliwiającym podanie płynu lub leku.
Jest to szczególnie ważne w przypadku podawania leków o wysokim ryzyku lub podtrzymujących życie przy niskiej
prędkości infuzji, zwłaszcza przy prędkości <0,5ml/h.
w
Ostrzeżenie: System pompy należy napełnić przed rozpoczęciem infuzji oraz po wymianie niemal pustej strzykawki
na strzykawkę zamienną. Podczas napełniania należy upewnić się, że linia infuzyjna nie jest podłączona do pacjenta.
Zalecenia dotyczące procedury:
• Wewnętrzna średnica przewodu: w przypadku niskiej prędkości infuzji zaleca się stosowanie przewodów o małej średnicy lub
Microbore
• Filtry: objętość wewnętrzna i martwa objętość filtrów linii powinny być minimalne
• Miejsca podłączenia: linie do podawania leków o znaczeniu krytycznym należy podłączać jak najbliżej miejsca dostępu
naczyniowego
Ustawienie pompy
Należy upewnić się, że pompa znajduje się
jak najbliżej poziomu serca pacjenta.
Poziom serca pacjenta powinien znajdować
się w jednej linii ze środkową częścią pompy.
w
Ostrzeżenie: Zmiana wysokości, na jakiej znajduje się pompa względem poziomu serca pacjenta, może prowadzić do
tymczasowego zwiększenia lub zmniejszenia ilości podawanego płynu
w
Przestroga: W przypadku stosowania kilku pomp strzykawkowych, gdy umieszczenie wszystkich na poziomie
serca pacjenta nie jest wykonalne klinicznie, najbliżej poziomu serca pacjenta należy ustawić pompy podające leki
owysokim ryzyku lub podtrzymujące życie.
w
Przestroga: Podczas podawania kilku leków o wysokim ryzyku lub podtrzymujących życie należy rozważyć
umieszczenie najbliżej poziomu serca pacjenta pomp prowadzących infuzję o najniższej prędkości.

BDDF00641 Wydanie1
19/56
Pompa strzykawkowa Alaris™ PK Plus
Zakładanie strzykawki
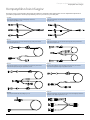
Zakładanie i potwierdzanie strzykawki
w
Ostrzeżenie: Aby bezpiecznie założyć i potwierdzić strzykawkę, należy wykonać poniższe czynności. Nieodpowiednie
założenie strzykawki może być przyczyną błędnego zidentyfikowania jej typu i rozmiaru. Potwierdzenie nieprawidłowości
może być przyczyną nieprawidłowej prędkości wlewu, a także mieć ujemny wpływ na działanie pompy.
Należy używać wyłącznie strzykawek takiego typu, jak podano na pompie lub opisanych w niniejszej Instrukcji
obsługi. Stosowanie innych strzykawek może wpłynąć ujemnie na pracę pompy i na dokładność wykonania wlewu.
Podczas pobierania płynu do strzykawki należy pobrać go więcej, aby skompensować „martwą objętość” w linii
infuzyjnej i strzykawce pod koniec infuzji, której nie da się do końca podać.
Blokada kołnierza strzykawki
Blokada
strzykawki
Kołnierz
strzykawki
Chwytaki tłoka
strzykawki
Kołnierz tłoka
Uchwyt tłoka
Tłok
Uchwyty
na palce
Tuleja
strzykawki
Umieść pompę na stabilnej, poziomej powierzchni lub zamocuj w sposób opisany poprzednio.
Przygotuj i wypełnij płynem infuzyjnym strzykawkę jednorazowego użytku oraz przygotuj linię infuzyjną, postępując zgodnie
zestandardowymi zasadami aseptyki.
1. Ściśnij ze sobą uchwyty na palce umieszczone na uchwycie tłoka i przesuń mechanizm
wprawą stronę.
2. Pociągnij zacisk strzykawki do przodu i do dołu.
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
Strona się ładuje...
-
 1
1
-
 2
2
-
 3
3
-
 4
4
-
 5
5
-
 6
6
-
 7
7
-
 8
8
-
 9
9
-
 10
10
-
 11
11
-
 12
12
-
 13
13
-
 14
14
-
 15
15
-
 16
16
-
 17
17
-
 18
18
-
 19
19
-
 20
20
-
 21
21
-
 22
22
-
 23
23
-
 24
24
-
 25
25
-
 26
26
-
 27
27
-
 28
28
-
 29
29
-
 30
30
-
 31
31
-
 32
32
-
 33
33
-
 34
34
-
 35
35
-
 36
36
-
 37
37
-
 38
38
-
 39
39
-
 40
40
-
 41
41
-
 42
42
-
 43
43
-
 44
44
-
 45
45
-
 46
46
-
 47
47
-
 48
48
-
 49
49
-
 50
50
-
 51
51
-
 52
52
-
 53
53
-
 54
54
-
 55
55
-
 56
56
-
 57
57
-
 58
58
BD Pompa strzykawkowa Alaris™ PK Plus MK4 Instrukcja obsługi
- Typ
- Instrukcja obsługi
Powiązane artykuły
-
BD Pompa strzykawkowa Alaris™ PK Plus MK4 Instrukcja obsługi
-
BD Pompa strzykawkowa Alaris™ PK Plus MK4 Instrukcja obsługi
-
BD Pompa strzykawkowa Alaris™ PK Instrukcja obsługi
-
BD Pompa strzykawkowa Alaris™ PK Instrukcja obsługi
-
BD Alaris™ GH Pompa strzykawkowa Instrukcja obsługi
-
BD Pompa strzykawkowa Alaris™ TIVA Instrukcja obsługi
-
BD Pompa strzykawkowa Alaris™ GS Instrukcja obsługi
-
BD Pompy strzykawkowe Alaris™ (z oprogramowaniem Plus) Instrukcja obsługi
-
BD Edytor Alaris™ Plus i aplikacja Alaris™ Plus Transfer Tool, wer v4.5 Model: 1000SP02193 Instrukcja obsługi
-
BD Stacja robocza Alaris™ Gateway v1.3 Instrukcja obsługi

























































